Desmineralización ósea en Colitis Ulcerosa
Introducción
La ingesta dietética inadecuada de vitamina D, vitamina K y calcio, junto con una insuficiente exposición al sol, puede resultar en una pérdida de masa ósea en la población en general, especialmente en personas que padecen colitis ulcerosa (CU), cuya enfermedad se asocia frecuentemente con alteraciones del metabolismo óseo, como la osteopenia y la osteoporosis. Estas complicaciones representan una importante causa de morbilidad, particularmente en pacientes con CU de larga data, quienes enfrentan factores de riesgo adicionales como; inflamación persistente, uso de corticoides, déficit de micronutrientes críticos, desregulación del eje intestino-hueso, edad, sexo femenino (en especial en el período postmenopáusico) y sedentarismo. (Figura 1)
Figura 1: Principales determinantes modificables de la salud ósea.
.
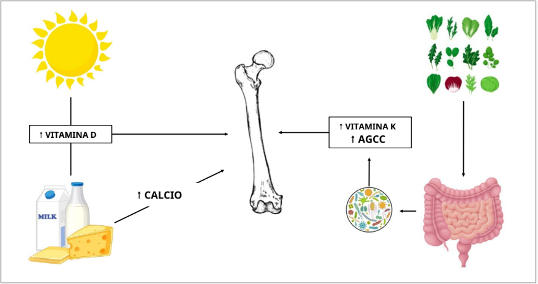
AGCC: Ácidos Grasos de Cadena Corta. Extraído y traducido de: Vernia, et al. Nutritional Deficiencies and Reduced Bone Mineralization in Ulcerative Colitis. J. Clin. Med. 2025, 14, 3202.
La exposición a la luz solar es el factor más importante en la producción de vitamina D activa, especialmente cuando se consumen dietas que contienen un alto contenido de productos lácteos, los cuales proporcionan las cantidades diarias sugeridas de vitamina D y calcio. El metabolismo microbiano de las verduras de hoja verde aporta compuestos metabólicamente activos, como la vitamina K y los AGCC, que ejercen efectos positivos sobre los huesos.
Osteopenia y osteoporosis en la enfermedad inflamatoria intestinal (EII): enfoque en la CU
La inflamación crónica se considera un factor patogénico primario en la CU, favoreciendo el desequilibrio del sistema RANKL (ligando del receptor activador del factor nuclear kb), la osteoprotegerina (OPG) y la resorción ósea. El sistema RANKL-OPG es fundamental en la regulación de la resorción ósea; un ligando activa el receptor RANK en los osteoclastos promoviendo su diferenciación y actividad, OPG se une al RANKL bloqueando su interacción. El equilibrio entre RANKL y OPG determina la cantidad de resorción ósea. Además, la inflamación suprime la producción hepática de varias proteínas transportadoras y promueve el secuestro de algunos micronutrientes a nivel hepático, disminuyendo su biodisponibilidad. Sin embargo, la introducción de fármacos biológicos destinados a suprimir la actividad de la enfermedad y la inflamación crónica no produjo cambios relevantes en la prevalencia de osteoporosis.
En cuanto al rol de la nutrición, es conocido el papel del calcio, la vitamina D y la vitamina K cómo principales contribuyentes en la salud ósea. Recientemente se ha destacado el papel de otros micronutrientes con actividad antioxidante en la EII tales como el selenio, magnesio, zinc, vitamina C, retinol y β-caroteno, los cuales regulan la inflamación crónica e influyen en la diversidad y composición de la microbiota intestinal, con efectos beneficiosos sobre la densidad mineral ósea (DMO) en la CU. La posibilidad de mejorar el metabolismo óseo mediante la intervención nutricional y la corrección del déficit de micronutrientes son estrategias terapéuticas viables para implementar en estos pacientes.
Calcio, vitamina D y vitamina K
La información sobre la ingesta dietética de calcio en pacientes con EII es relativamente escasa, algunos estudios informan una ingesta inadecuada de calcio de hasta un 68%(1), debido a restricciones dietéticas asociadas al control de síntomas digestivos. Si bien la ingesta deficiente de calcio se asocia con una menor DMO, la suplementación con calcio y la intervención nutricional a largo plazo y de forma aislada, no aumentan la DMO en personas sanas ni en pacientes con EII debido a la diversidad de factores intervinientes.
En relación a la vitamina D, la misma se vincula con una amplia variedad de procesos biológicos, incluida la regulación de la inmunidad de la mucosa intestinal y la integridad de la barrera, también se ha propuesto un papel directo en el desarrollo y curso de la enfermedad en pacientes con EII. En el sistema inmunitario adquirido, bloquea la proliferación de células T y B, así como la síntesis de citocinas proinflamatorias, como IL-2, interferón (IFN)-γ, IL-17 y TNF-α. Por el contrario, la vitamina D induce la producción de IL-10 y otras citocinas antiinflamatorias por las células T reguladoras y de IL-4 por las células Th2.
La prevalencia de deficiencia/insuficiencia de vitamina D oscila entre el 36,7% y el 51,1%(2) en pacientes con EII. Además de las restricciones dietéticas de alimentos fuentes, la baja exposición a la luz solar, el sitio de afectación de la EII, la falta de suplementación, entre otros, representan mecanismos adicionales que favorecen niveles bajos de vitamina D en pacientes con CU, cuya ingesta media es significativamente menor en comparación con grupos de control(13-50%)(3).
Una ingesta de vitamina K significativamente menor en pacientes con CU, principalmente en enfermedad activa, podría tener un impacto negativo en el desarrollo de osteoporosis en estos pacientes.(2) Además de su conocida función en síntesis de factores de la coagulación, la vitamina K actúa como cofactor en la carboxilación de las proteínas óseas, incluida la osteocalcina, la cual es considerada un marcador de formación ósea. Este efecto puede verse perjudicado en concentraciones sanguíneas que no afectan la coagulación. Sin embargo, el verdadero rol de dicha vitamina en la prevención de la osteoporosis o en la ralentización de la progresión de la osteopenia a la osteoporosis en sujetos sanos y pacientes con CU aún se desconoce.
Microbiota y salud ósea
Las diferentes cepas bacterianas que componen la microbiota intestinal producen diversos compuestos, como ácidos grasos de cadena corta (AGCC), ácidos biliares secundarios (AB), aminas y derivados del indol, todos ellos relevantes en la interacción entre el metabolismo, la microbiota intestinal y el sistema inmunitario del huésped. Entre los diferentes AGCC, el butirato y el propionato, son los principales reguladores del equilibrio entre la formación y la resorción ósea, actuando sobre las T-regs; influyendo en el metabolismo inducido por la parathormona y la calcitonina y suprimiendo los osteoclastos y aumentando la masa ósea. Existe una relación similar entre los AB y diversos efectos metabólicos e inmunitarios sistémicos relevantes para el bienestar óseo. Si bien los AB favorecen la formación ósea a través de la activación con varios receptores, entre ellos los receptores de vitamina D, concentraciones excesivamente bajas o altas desvían el equilibrio hacia la resorción ósea.
El equilibrio de nutrientes se ve afectado directamente por las bacterias intestinales, que generan cantidades sustanciales de vitaminas K y ácidos biliares secundarios. Esta relación es recíproca debido a la influencia de los diferentes patrones dietéticos, entre ellos, la dieta mediterránea. A su vez esta dieta tiene un impacto beneficioso en el metabolismo óseo, disminuyendo el riesgo de osteoporosis a medida que interactúan los diversos compuestos bioactivos como magnesio, calcio, vitamina D y proteínas. Cantidades razonables de fibra en la dieta de pacientes con CU, incluidas las verduras de hojas verdes, implican una mayor disponibilidad de AGCC con efectos favorables sobre los síntomas intestinales, además de la vitamina K.
Conclusión
En personas con CU, la intervención nutricional especializada garantiza un correcto aporte de calcio, vitamina D, vitamina K y otros micronutrientes, en cantidades suficientes para promover la salud ósea y reducir la probabilidad de osteoporosis y osteopenia. Es importante que el licenciado en nutrición pueda realizar una adecuada anamnesis alimentaria, con el fin de valorar la ingesta dietética de los diferentes micronutrientes mencionados y considerar su posterior suplementación si sus requerimientos no son cubiertos a través de los alimentos.
Se necesitan más estudios para definir si una ingesta adecuada de vitaminas D y K, además de reducir el riesgo de osteopenia y osteoporosis, resultara útil para el control de la inflamación crónica en pacientes con CU.
Artículo comentado
Vernia F, Ribichini E, Burrelli SG, Latella G. Nutritional Deficiencies and Reduced Bone Mineralization in Ulcerative Colitis. J. Clin. Med. 2025; 14,3202. Disponible en: https://doi.org/10.3390/jcm14093202
Referencias bibliográficas
- Limdi, J.K.; Aggarwal, D.; McLaughlin, J.T. Dietary Practices and Beliefs in Patients with Inflammatory Bowel Disease. Inflamm Bowel Dis. 2016; 22,164–170.
- Vernia et al. Low Vitamin K and Vitamin D Dietary Intake in Patients with Inflammatory Bowel Diseases. Nutrients. 2023; 15,1678.
- Fiorindi, C.; Dragoni, G.; Alpigiano, G.; Piemonte, G.; Scaringi, S.; Staderini, F.; Nannoni, A.; Ficari, F.; Giudici, F. Nutritional adequacy in surgical IBD patients. Clin Nutr ESPEN. 2021; 41,198–207.
Comité Editorial, Subcomisión de nutrición GADECCU
Integrantes: Lic. Paola Corts, Lic. Mercedes Furlong, Lic. Ma. Agustina Litta, Lic. Denise Moscardi P., Lic. María Rioja.
Coordinadora: Lic. Marisa Canicoba.
Secretarias: Lic. Constanza Echevarría, Lic. Carolina Campos.



